Portada » Un trasplante entre hermanos abre nuevas esperanzas en la lucha contra el VIH
Un hombre de 63 años logró abandonar el tratamiento antirretroviral tras recibir células madre de su hermano. El caso, publicado en Nature Microbiology, suma evidencia sobre la posibilidad de eliminar el virus del organismo.

La búsqueda de una cura definitiva para el VIH dio un nuevo paso. Un paciente noruego de 63 años lleva años sin detectarse el virus en sangre ni tejidos, luego de recibir en 2020 un trasplante de células madre de su hermano. Lo que comenzó como un tratamiento para una enfermedad de médula ósea terminó convirtiéndose en un hallazgo que la comunidad científica internacional sigue con atención.
El estudio fue publicado en la revista Nature Microbiology por investigadores de Noruega, Suecia, Dinamarca y España, y es uno de los análisis más detallados que se han hecho hasta la fecha sobre este tipo de remisión.
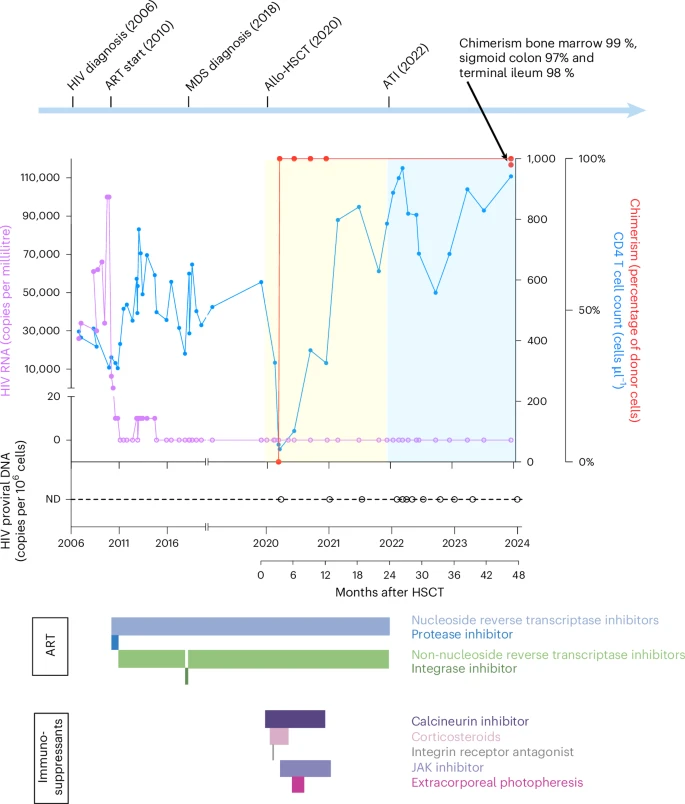
La clave estuvo en el donante. El hermano del paciente portaba una mutación genética poco frecuente, conocida como CCR5Δ32/Δ32, que impide que el VIH ingrese a las células del sistema inmune. Al reemplazar las células del paciente con las del hermano, el nuevo sistema inmunológico resultó naturalmente resistente al virus.
Dos años después del trasplante, los médicos suspendieron la medicación antirretroviral para evaluar qué ocurría. El resultado fue contundente: no se detectó ADN del VIH en ninguno de los tejidos analizados, incluido el intestino, uno de los principales reservorios del virus. Los anticuerpos específicos contra el VIH también disminuyeron progresivamente. Al analizar más de 65 millones de células inmunes del paciente, no encontraron ningún virus activo.
«Sin rastro del virus y sin tratamiento durante 2 años y medio — algo que, técnicamente, no debería ser posible.» — Dr. Anders Myhre, Hospital Universitario de Oslo, coautor del estudio.

Este no es el primer caso de este tipo. Los llamados «paciente de Berlín» y «paciente de Londres» también habían logrado remisiones prolongadas mediante trasplantes de donantes con la misma mutación. Sin embargo, lo que distingue este nuevo reporte es la profundidad del análisis: los investigadores estudiaron compartimentos difíciles de explorar, como el intestino, y monitorearon al paciente durante varios años con una metodología más exhaustiva.
Es además el primer caso en que el donante fue un familiar directo —el propio hermano del paciente— lo que añade una dimensión adicional al estudio, ya que el sistema inmune trasplantado reemplazó completamente al original en todos los tejidos analizados, incluida la médula ósea y el tracto gastrointestinal.

No. Y los propios científicos son claros al respecto. Este tipo de trasplante solo se realiza cuando el paciente tiene una enfermedad grave que lo requiere, como un síndrome mielodisplásico u otro tipo de cáncer que no responde a la quimioterapia. Además, exige encontrar un donante compatible con esa mutación genética específica.
La investigadora argentina Natalia Laufer, del Instituto INBIRS (CONICET – UBA), señaló que el caso sigue la misma lógica que los ejemplos anteriores y que no representa una solución aplicable a gran escala. También destacó que aún es pronto para hablar de cura definitiva, ya que el trasplante ocurrió hace pocos años.
Porque cada caso documentado con rigor científico aporta piezas al rompecabezas. Entender por qué en algunos pacientes el virus desaparece completamente —incluso de los reservorios más difíciles de alcanzar— es fundamental para diseñar, en el futuro próximo, estrategias que puedan aplicarse de forma masiva.
Como concluyó la doctora Laufer: este caso suma evidencia de que la cura es posible y refuerza la necesidad de buscar caminos viables para quienes viven con VIH en el mundo.
Fuente original
Myhre, A.E., Meyer-Myklestad, M.H., Kaarbø, M. et al. «Long-term HIV-1 remission achieved through allogeneic haematopoietic stem cell transplant from a CCR5Δ32/Δ32 sibling donor.» Nature Microbiology, abril 2026. doi.org/10.1038/s41564-026-02304-8
